
私たち人間が五感で得られる情報の8割を占めるのが「目」といわれています。
目はカラダの中でもとても重要な部位であるのに、片目に異常が起きても、もう片方の目だけでも見えてしまうため変化に気づきづらいというのが目の病気の特徴なのです。
少しでも早く「目」の変化に気づき、早めの対策をお伝えしていきます。
どうして老眼になるのか?
まず、老眼は病気ではありません!年齢を重ねるにつれて伴う生理現象のひとつであり、誰にでも起こる目の老化現象ですので、病気ではありません。
老眼とは、目の調節機能の衰えが原因で起こります。モノを見るときピントを合わせる調節が合わなくなり、今まで見えていたモノがよく見えなくなります(見えづらくなる)。モノを見るときに、レンズの役割をしている水晶体が硬くなり、弾力性が低下し、近くを見るのに必要なレンズの調整ができなくなります。
ちなみに、水晶体の老化は15歳ぐらいから始まり、多くの方が40歳を過ぎるとピントが合いづらくなることが老眼のはじまりです。
老眼は病気ではなく、誰もがなりうる「老化が原因」です

高齢者に多い目の病気とは?
【白内障】
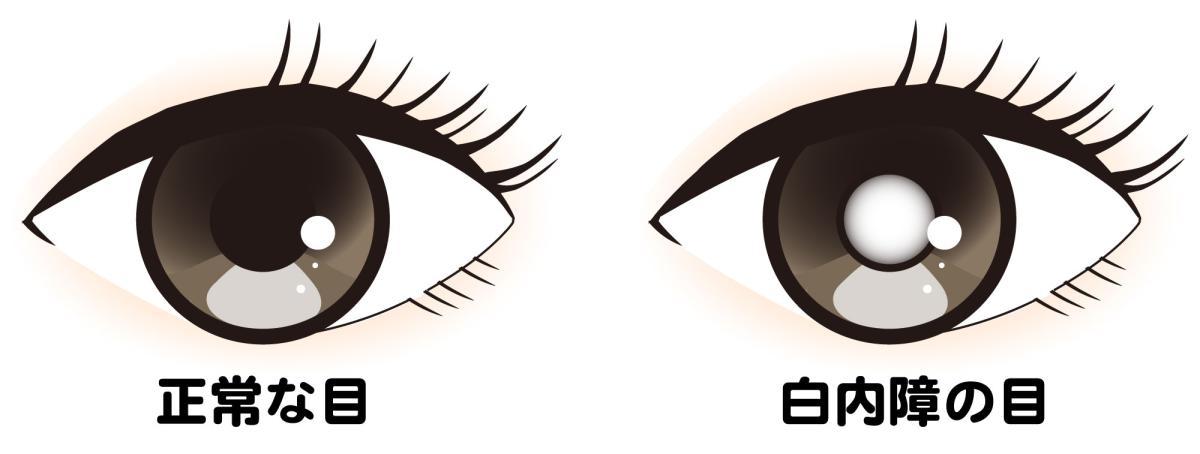
白内障は、目のレンズ(水晶体)は通常透明の状態で弾力性があり、薄くなったり厚くなったりしてピントを調整してくれています。水晶体は誰しも加齢とともに、劣化し硬くなり老眼になっていきますが、細胞の中のタンパク質が変性して溜まり、細胞の配列が乱れます。水晶体のタンパク質異常により、濁ってしまった状態が【白内障】です。早い人であれば40代から発症し、加齢に伴い増えていきます。また80代の多くが軽度の白内障の状態になります。
水晶体が濁ることで、視野がかすんで見えたり、網膜に届く光が少なくなり視力が低下してしまいます。
白内障は多くの場合、自分自身で気づき、治すには手術以外ありません。手術をすれば症状はほぼ完全に回復しますし、日帰り手術などもあります。最近の手術は痛みもなく安全で、さほど患者さんの体に負担もかかりません。
【緑内障】
緑内障は、視野が欠ける病気で、日本人の失明原因第1位。40歳以上の20人に1人がかかっているといわれます。
眼球の中に毛様体と呼ばれる小さなところがあるのですが、ここから房水が分泌されています。このまま眼球の中に水の分泌が続くと水が溜まり、眼圧が高くなります。これをうまく解決するため、眼球は、この水を眼球の外へ出す出口を設けており、眼球内で分泌された水を眼球の外へ流出させています。この分泌と流出のバランスで眼圧によって保たれているのです。
緑内障は多くの場合、出口を様々な理由により塞がれてしまうため、眼球の中に水が溜まり眼圧が上昇し、眼球の視神経(眼球《網膜》で集められた外界からの光の情報を脳に伝える神経)が圧迫されて徐々に弱ることで、様々な異常が出てきます。最近では、一般的に正常といわれる値(10~20mmHg)の眼圧であっても、人によっては視神経が弱ってしまい緑内障になることがわかってきています。
眼圧が緑内障の原因のすべてというわけではありませんが、どのタイプの緑内障でも眼圧が大きく関係しているということが明らかなのです。
緑内障にはレーザー治療や薬物療法がありますが、あくまでも視野の悪化を食い止めるものとなり、損なわれてしまった視野を回復させることはできないのです。
人は通常両目で、モノを見ているので、見えない部分ができても、もう片方の目で補うために、異変に気づかないケースもあります。末期には視力が低下するのですが、その頃になるともう手遅れということも多くなりますので、定期的に眼科検診を受けることが好ましいです。
【加齢黄斑変性】
加齢に伴って黄斑部に様々な異常が出てくる疾患が加齢黄斑変性です。以前より欧米諸国では失明となる原因第1位でした。日本では30年ほど前まではあまり多くない疾患でしたが、近年では高齢者の失明原因の上位となっています。
網膜は、モノを見るために非常に重要な働きをしています。この網膜の中央にある黄斑という部分に障害を生じ、視野の中心が暗くなったり、線がゆがんで見えたりする病気が加齢黄斑変性です。加齢性黄斑変性は大きく分けて、萎縮型と滲出型の2つタイプがあります。萎縮型は黄斑部網膜と外周の血管壁の間に老廃物が溜まり、網膜に入るはずの栄養分が入りにくくなってしまい萎縮していくものです。滲出型は、通常は見られない異常血管が黄斑部に発生することにより、障害を与えるのが原因です。
萎縮型は、有効な薬が見つかっていないのですが、亜鉛、ビタミンC・E、抗酸化物質のルテインなどを摂ることで進行を遅らすることができると考えられています。滲出型は、異常血管の活動を抑え、萎縮させてゆく薬を注射する方法があります。
加齢性黄斑変性は片目ずつ起こるため、両目で見ているときは気づかないこともあります。日頃から片目ずつモノを見て、何か変化はないか確認することが大切です。

これって白内障?
白内障の症状
白内障の初期段階ではほとんど自覚症状はありません。ですが白内障が進行するにつれ、以下のような症状が出てきます。
・視界が全体的にかすむ、ぼやける
・視力の低下を感じる(メガネやコンタクトしていても見えづらい)
・目の痛み
・光をまぶしく感じる
・夕暮れ時が見えにくい
・暗い時と明るい時で見え方に違いがある
・物が二重・三重に見える
・長時間文字を読むことができない
少しでも変化を感じるのであれば、検査されることが好ましいです。

白内障の種類
【加齢性白内障】
白内障の原因として最も多い“加齢”です。誰もが避けることはできない生理現象です。40代から発生確率が高まり、80歳以上ではほぼ100%と言われています。少しでも症状を感じたら、40代から検査だけでも受けてみることをおすすめします。
【糖尿病性白内障】
この白内障は糖尿病に合併して発症します。糖尿病性白内障の原因は明確にはなっていませんが、糖尿病で高血糖状態が慢性化することにより白内障を発症しやすくなります。
【先天性白内障】
胎児の間や遺伝によって風疹ウイルスに感染するなどが原因で起こります。生まれつき水晶体が濁っている白内障です。
【外傷性白内障】
目にボールが当たるなどの強い衝撃を受けた際に水晶体がダメージを受けてしまい、白内障を発症することがあります。目を傷つけたり、薬剤の副作用が原因になることなどもあり、場合によっては通常の手術では対応できないケースもあります。
【併発性白内障】
他の目の病気に併発して発症する白内障です。ブドウ膜炎、緑内障、網膜剥離、網膜変性症、アトピー性皮膚炎などの病気と併発することが多く、これらの病気の診断を受けた方は定期的に経過観察することが大切です。
白内障の予防法
白内障の最大の原因が加齢なのです。完全に白内障を予防することはまず難しいです。ですが、発症のリスクとなる要因を知ることで進行を抑えることはできます。
白内障の進行することで、緑内障などの病気を発症してしまうこともありますので、症状はしっかり観察することが大切です。
・細胞を傷つける活性酸素から守るため、抗酸化効果のあるビタミンを、野菜や
果物からしっかり摂る。サプリメントなどビタミン剤やルテインが効果的です。
・紫外線対策のためUVカットのサングラスを外出時は使用する
・禁煙する
・食生活に注意する

手術
白内障手術は、濁った水晶体を取り除き、人工の水晶体を挿入します。これによって患者様は、視力を取り戻し、モノが見える様になります。
国内で年間140万症例もの手術件数があり、外科的手術の中でも多い手術です。総合病院や大学病院、一般の町の眼科でも手術は行われています。入院を必要としない日帰り白内障手術も多くあります。手術は多くの場合、麻酔は目のみの局所麻酔となり、手術時間も早ければ10~20分程度と長くない手術となっています。
時間だけを見ると、簡単で手軽そう感じる手術ですが、高度な手術機器を用いて、顕微鏡下で行う繊細な手術です。
術後はしっかり検査を行い、手術後の合併症がないか、きちんと見えるようになっているかを確認していきます。術後は必ず定期検診に通院が必要です。

まとめ
今回、目について記事を作成いたしました。私たちは目から様々な情報を得ています。そんな目のことを少しでも多くの方々に知っていただき、目を大切にしていただきたく思います。今からでもできることを少しでも取り入れてみて下さい!!

SEARCH
CATEGORY
GROUP
よく読まれている記事
KEYWORD
- 健康
- 三七人参
- 食生活
- 自律神経
- 食事
- 会員の声
- 運動
- 睡眠
- ストレス
- 食養生
- アンチエイジング
- 交感神経
- 副交感神経
- 美容
- 血管
- アルコール依存症
- 入浴
- 老化防止
- 血液
- 生活
- 頭痛
- 東洋医学
- 漢方
- 動脈硬化
- アレルギー
- 認知症
- 免疫
- エアコン
- 養生
- 自律神経、交感神経、副交感神経、寒暖差疲
- 熱中症
- 文山
- 皮膚
- 痛み
- 筋トレ
- 若見え
- 寒暖差
- 血糖値
- 肝臓
- ダイエット
- 脳梗塞
- 乾燥
- いびき
- 三七畑
- コレステロール
- 酸欠
- 筋肉
- ウィルス
- 目
- 高血圧
- 無呼吸症候群
- アルツハイマー
- ストレッチ
- 汗
- 食物アレルギー
- 難聴
- スマホ
- LDL
- 歯周病
- 花粉
- 夏バテ
- 寒暖差アレルギー
- 腰痛
- 腹八分目
- 難聴と認知症の関係性
- 文山旅行記
- 掃除
- カビ
- 酸素欠乏症
- 白内障
- 免疫力
- HDL
- タンパク質
- 腎臓
- 血糖値スパイク
- ステロイド
- 寝相
- 寝返り
- 冬場 寒暖差
- 鼻水
- 鼻詰まり
- 副鼻腔炎
- 低体温
- たばこ
- 深呼吸
- ヘバーデン結節
- 秋バテ
- 骨粗しょう症
- 日焼け
- マスク
- マスク生活
- 紫外線
- ミオパチー
- 筋ジストロフィー
- 先天性
- 遺伝子
- 指定難病
- BMI
- 体重
- 慢性腎臓病
- 葉酸
- 長寿
- 梅雨
- 六月
- 更年期
- ホットフラッシュ
- 心臓
- 睡眠障害
- 基礎代謝
- エストロゲン
- 舌
- 漸増抵抗運動
- 肌荒れ 美容 皮膚
- 口内炎
- 不登校 起立性調節障害
- 毛細血管
- 体臭
- 加齢臭
- 低血圧
- 立ちくらみ
- 変形性膝関節症
- 変形性関節症
- 外反母趾
- 扁平足
- 幸せホルモン
- 帯状疱疹
- 痛み,腰痛
- 活性酸素
- 抗酸化
- 便秘、下痢
- 誤嚥性肺炎
- 痛風、尿酸値、高尿酸値症
- ヒートショック
- 突発性難聴
- こむら返り
- 気象病
- ホメオスタシス
- 恒常性
- 妊娠
- 妊婦さん
- パートナー
- カルシウム
- 日焼け 紫外線 肌のトラブル 美容
- 起立性調節障害
- 冬
- 野菜
- 根菜
- 慢性的な痛み
- 大人の発達障害
- 5月病
- うつ
- 自閉スペクトラム症
- 抜け毛
- へバーデン
- 腸内フローラ
- 不眠
- 間質液
- 細胞間質液
- QOL
- 文山、文山旅行記
- 心筋梗塞
- 梅雨 梅雨時期 養生
- 舌診
- コレステロール,LDLコレステロール,H
- 変形性膝関節症,変形性関節症
- 笑い
- セロトニン
- オキシトシン
- ドーパミン
- 肝、怒り